На 19-ой неделе вы всё ближе к экватору беременности. Ваш малыш становится все активнее, а вы все отчетливее ощущаете его присутствие. Это один из самых спокойных и радостных периодов беременности, но вам стоит знать, какие изменения вас ждут и с какими трудностями вы можете сейчас столкнуться. Об этом и поговорим.
Что происходит с мамой

19 недель – это пятый акушерский месяц беременности. Еще немного, и мы на середине нашего пути. Только подумайте, за это время ваш ребенок из крошечной клеточки вырос до практически сформированного человечка!
Продолжается самое безмятежное время ожидания встречи с вашим малышом. Гормональный фон стабилизировался, ушли перепады настроения. Животик еще небольшой и не мешает двигаться и вести привычный образ жизни.
Вес будущей мамы увеличился на 5-6 кг, это в среднем. Безусловно, кто-то наберет чуть больше, кто-то чуть меньше, все очень индивидуально.
За счет подросшего живота у вас увеличился прогиб в пояснице, и вес несколько сместился на переднюю брюшную стенку. Чтобы снизить нагрузку на поясничный отдел позвоночника, старайтесь носить обувь на низком каблуке. Ваша матка сейчас, ориентировочно, на уровне пупка или чуть выше, за счет этого талия сглаживается, и вернется она к вам уже после родов.
Возможно, вы стали замечать что вам некомфортно лежать на спине. Это происходит потому, что беременная матка давит на крупный сосуд – так называемую брюшную аорту, за счет этого она несколько пережимается, и ухудшается кровоснабжение нижней части туловища.
Старайтесь лежать на боку. Но если вы просыпаетесь лежа на спине, не переживайте и не пытайтесь себя контролировать. Значит, давление пока не сильно большое, и вам комфортно.
Также, возможно, вы начали замечать, что стали больше потеть, вам постоянно жарко, даже там, где другие замерзают. Это абсолютно нормально. Температура вашего тела несколько выше, так как внутри вас 24 часа в сутки работает ваш собственный «обогреватель». Возможно, сейчас вы можете позволить себе одеваться чуть легче. Старайтесь не перегреваться. В жаркие дни чаще посещайте душ.
К этому сроку малыш уже научился пользоваться своей мускулатурой и отлично двигается. Движения вы начнете ощущать часто, практически на протяжении всего дня, что, безусловно, вызывает очень положительные эмоции. Наслаждайтесь каждым днем!
Что происходит с малышом
На девятнадцатой неделе ваш малыш уже достиг в длину около 23 сантиметров. Его вес – 22-25 грамм, а по размеру он с небольшой кабачок. Кроха прекрасно себя чувствует в животе у мамы. Места достаточно, чтобы тренировать свою мускулатуру, чем он с удовольствием и занимается с короткими перерывами на сон.
Спит ребенок не так долго, как вы, но часто и короткими промежутками. Во время бодрствования он активно двигает ручками и ножками, переворачивается, цепляется за свою пуповину, совершает кульбиты.
Желудочно-кишечный тракт, сердце и кровеносная система плода уже отлично работают. Легкие продолжают развиваться. На коже головы пробиваются первые волоски, а на пальчиках рук и ног формируется уникальный папиллярный рисунок. Отличительной чертой 19-й недели беременности является то, что в головном мозге малыша начинает формироваться участок, который ответственен за пять основных чувств: вкус, обоняние, осязание, слух и зрение.
На этом сроке кожа малыша все такая же красная за счет того, что подкожно-жировой слой еще не начал формироваться, и через кожу по-прежнему просвечивают сосуды. Также из-за отсутствия подкожно-жировой клетчатки кожица сморщенная. Жирок начнет формироваться чуть позже.
На 19-й неделе развития плода почки продолжают расти вместе с ним. С каждой неделей на них увеличивается функциональная нагрузка. Они уже вырабатывают мочу, которая изливается в околоплодные воды. Ваш малыш уже научился зевать и улыбаться.
Медицинское наблюдение, анализы и УЗИ
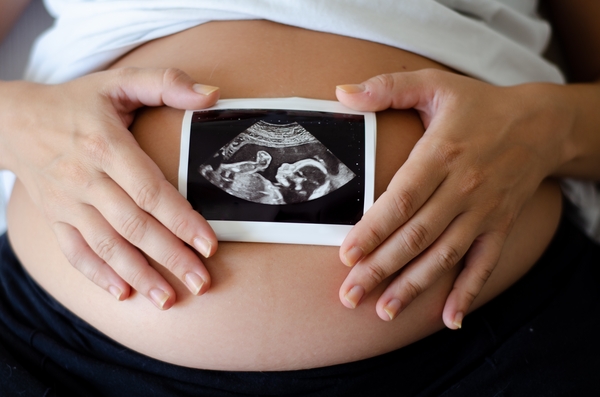
На 19-й неделе беременности ваш врач выдаст вам направление на УЗИ плода. Это второй скрининг, и выполняется он в 19-20 недель беременности. Подробнее о нем мы поговорим далее.
Также в 19 недель, если у вас назначен визит к врачу, накануне перед осмотром вам необходимо сдать общий анализ мочи. О правилах забора мочи мы говорили в статье о 18 неделях беременности. И к 20-й неделе беременности врач назначит вам общий анализ крови для контроля уровня гемоглобина и для исключения наличия воспаления в организме.
Беременные женщины, имеющие отрицательный резус крови, также 1 раз в месяц сдают кровь на антирезусные антитела для профилактики резус-конфликта.
Вагинальные выделения
Чем больше срок беременности, тем больше изменений происходит в организме женщины. Не исключение и слизистая оболочка влагалища и наружных половых органов. На фоне высокого уровня гормона эстрогена она к середине беременности становится рыхлой, увеличивается толщина слизистой оболочки и складчатость, также усиленно синтезируются новые коллагеновые волокна. Это необходимо для того, чтобы слизистая влагалища могла хорошо растягиваться в родах.
На фоне этих изменений увеличивается объем выделений. Они по-прежнему имеют легкий кисловатый запах или не пахнут вовсе. Выделения белесоватые, но могут быт и с бежевым оттенком. Самое главное, даже с увеличением объема они не должны вызывать зуд, жжение, раздражение и т. д. При появлении этих ощущений необходимо обратиться к врачу.
Трудности вынашивания
Цервикальная недостаточность и патология шейки матки
Функцию шейки матки во время беременности достаточно сложно переоценить. Она помогает удерживать внутри матки плаценту, околоплодные воды и малыша. Она участвует в процессе оплодотворения, она же предохраняет будущего ребенка от различных инфекций.
На протяжении всей беременности врач очень тщательно следит за состоянием шейки матки. Для исключения воспаления и инфекции берутся мазки, шейку матки осматривают «на зеркалах». При выполнении ультразвукового исследования всегда измеряется ее длина.
Во время беременности можно выделить два грозных состояния, которые могут возникнуть и будут связаны с шейкой матки.
Первое – это воспалительный процесс шейки матки, или цервицит. Цервицит вызывает патогенная или условно патогенная флора, вирусы или грибки. Она может попасть во влагалище из прямой кишки при нарушении гигиены, во время половой жизни от полового партнера или при проведении каких-либо медицинских манипуляций.
Как правило, воспалительный процесс в шейке матки сопровождается появлением выделений из половых путей. Характер этих выделений будет зависеть от того, каким микробом вызвано заболевание. При грибковой инфекции это выделения в виде творога, желтовато-зеленоватые. При бактериальной – сметанообразные, пенистые, серые. Обычно эти выделения сопровождаются неприятным запахом, зудом, жжением и раздражением.
Затягивать с лечением не стоит, так как очень высок риск попадания инфекции в полость матки. При появлении симптомов обратитесь к врачу. Не переживайте, при своевременном обращении за медицинской помощью и назначении лечения воспаление быстро и бесследно проходит, не нанося вреда маме и ребенку.
Второе грозное состояние это истмико-цервикальная недостаточность, или укорочение шейки матки. В норме длина шейки матки во время беременности не менее 30 миллиметров. Если по результатам УЗИ длина шейки матки меньше 30 мм, то ваш врач, вероятнее всего, насторожится и направит вас на повторное исследование.
Истмико-цервикальная недостаточность – это укорочение шейки матки менее 23 мм. Это состояние может возникнуть по нескольким причинам. Основные – это инфекции, чрезмерные физические нагрузки, операции или травмы, которые ранее были на шейке, врожденные пороки развития плода, нарушения в работе плаценты, сильные нервно-эмоциональные переживания и так далее.
Для лечения истмико-цервикальной недостаточности используют акушерский пессарий. Это колечко из силикона, которое устанавливается во влагалище, и оно фиксирует шейку матки, не позволяя ей укорачиваться дальше.
Еще один из методов лечения – это наложение шва на шейку матки. Эту операцию делают в стационаре, под общим наркозом. То есть женщина спит и ничего не чувствует. Специальной толстой ниточкой зашивают шейку матки, чтобы она не открывалась дальше. Перед родами, в 38 недель, и пессарий, и шов снимают. Процедура эта абсолютно безболезненная и очень быстрая.
Также при истмико-цервикальной недостаточности назначают гормональные препараты для поддержки беременности и, если того требует ситуация, противовоспалительное лечение. При своевременной диагностике и лечении это состояние полностью компенсируется, и будущему малышу ничего не угрожает.
При возникновении истмико-цервикальной недостаточности не рекомендуется физическая нагрузка, занятия спортом, подъем тяжестей, половая жизнь. Все это может негативно отразится на сохранении беременности.
Гипертонус
Матка – это мышечный орган. Она всегда находится в небольшом тонусе. Периодически беременная может испытывать незначительный дискомфорт или кратковременные тянущие боли, и это совершенно нормально. Эти ощущения вызваны работой кишечника, давлением на мочевой пузырь, натяжением связок матки, движениями плода и так далее.
Гипертонус – это такое состояние, когда матка начинает хаотично, чрезмерно и болезненно сокращаться. При этом, если положить в этот момент руку на матку, то она будет твёрдая и прикосновения к ней будут очень некомфортны. Дополнительно могут появиться неприятные ощущения в пояснице и крестце. Длится это состояние достаточно долго: от получаса до нескольких дней.
Гипертонус совсем не обязательно приводит к угрозе преждевременных родов, но его возникновение – это сигнал организма о том, что что-то идет не так.
Гипертонус может возникать в любом триместре беременности. В раннем триместре он может возникать на фоне нехватки гормона прогестерона. Ещё одна из причин гипертонуса – это проблема в мышечной стенке матки, например миома, рубец после операции, эндометриоз. На поздних сроках гипертонус может возникнуть при перерастяжении стенки матки из-за крупного плода, многоплодной беременности, многоводии.
Также в любом сроке гипертонус может возникнуть после чрезмерных физических нагрузках, при сильных эмоциональных переживаниях. И в том, и в другом случае это повод для незамедлительного обращения за медицинской помощью. Необходимо найти причину, по которой он возникает.
В момент возникновения гипертонуса необходимо успокоиться и, по возможности, прилечь. Обратитесь за медицинской помощью.
Варикоз вен нижних конечностей и малого таза

Во время беременности нагрузка на сосуды мамы значительно увеличивается. Она возрастает из-за изменения гормонального фона, увеличения объема крови и веса тела женщины. Все эти изменения могут привести к развитию варикозного расширения вен малого таза и вен ног.
Варикозное расширение вен – это состояние, при котором стенка вен сильно растягивается, формирует узелки и выпуклости и не способна сократиться обратно. Как правило, это проявляется появлением синих венок или венозных сеточек под кожей на ногах и в области промежности. Эти венки могут быть болезненны, ноги быстро устают. И, безусловно, всё это выглядит неприглядно и расстраивает будущую маму.
Сразу хотим вас успокоить! Варикоз появляется далеко не у всех и не всегда. А если он у вас и появился, то с высокой долей вероятности после родов стенки ваших вен придут в норму и сосудистые звездочки исчезнут.
Это состояние можно предотвратить, надев компрессионные колготки или чулки. Это белье, которое будет поддерживать ваши вены и не даст им растянуться при физических нагрузках или длительной ходьбе. Такое белье очень рекомендуется мамочкам, чья трудовая деятельность связана с длительным стоянием на ногах. Также при появлении симптомов ваш лечащий врач может порекомендовать применение местных препаратов, которые улучшают и поддерживают стенку вен.
Образ жизни

На 19-й неделе беременности ваш организм продолжает меняться. Чем сильнее эти изменения, тем больше внимания и заботы он требует. Сейчас отличное время, чтобы пересмотреть привычки, разрешить себе больше отдыхать и сосредоточиться на своём эмоциональном состоянии. Вот что вам может помочь.
- Правильное питание . Ваш малыш активно растет, а значит, ему нужны питательные вещества. Упор стоит делать на белок, кальций, железо. Если вас беспокоят запоры, добавьте в рацион больше клетчатки – овощей, фруктов, цельнозерновых продуктов.
- Достаточное количество жидкости. Пейте 1,5–2 литра чистой воды в день, чтобы поддерживать водный баланс и снизить риск отеков и запоров. Можно добавить в рацион травяные чаи, которые разрешены при беременности, морсы и компоты без сахара.
- Умеренная физическая активность. По возможности больше двигайтесь, чтобы улучшить кровообращение, поддерживать мышцы в тонусе и предотвращать боли в спине. Для этого подойдут йога для беременных, плавание, пешие прогулки. Если долго сидите, старайтесь делать небольшие разминки, чтобы не застаивалась кровь в ногах.
- Сон и отдых . Сон становится всё более ценным. Попробуйте спать на боку – так и вам, и малышу будет комфортнее. Подушка для беременных поможет найти удобное положение. Если беспокоит бессонница, попробуйте расслабляющие ритуалы перед сном: тёплый душ, приятная книга или лёгкая музыка.
- Уход за кожей.Кожа живота, груди и бедер может становиться более чувствительной из-за растяжения. Чтобы избежать появления растяжек, используйте увлажняющие кремы или масла. Легкий массаж поможет сохранить кожу эластичной.
- Эмоциональное равновесие. Перепады настроения на этом сроке — вполне нормальны. Позвольте себе больше приятных моментов: встреч с друзьями, прогулок, любимых занятий. Если чувствуете тревогу, поговорите с близкими или врачом – поддержка сейчас особенно важна для вас.
- Общение с малышом. Малыш уже слышит звуки, поэтому самое время начинать с ним общаться. Можно читать ему вслух, слушать спокойную музыку или просто ласково гладить живот.
Рекомендации на 19-й неделе беременности
Интимная близость: можно и нужно! При условии, что нет противопоказаний от вашего врача и, конечно, при условии, что вы не против!
Что можно:
- Есть много зелени и овощей.
- Гулять и дышать свежим воздухом.
- Посещать общественные места, театры, кино, парки и вести активный образ жизни.
- Удобно и стильно одеваться, так, как вам нравится!
- Ездить в путешествия, но если ваш доктор не против!
- Заниматься спортом.
- Красить волосы и ногти.
- Делать массаж.
- Посещать бассейн.
- С радостью ждать встречи с вашим малышом.
Что нельзя:
- Часто употреблять фастфуд, выпечку и есть много сладостей каждый день.
- Не выходить из дома и вести малоподвижный образ жизни.
- Носить неудобную и узкую одежду и обувь.
- Пить мало воды.
- Однообразно питаться.
- Есть мало овощей.
- Не наблюдаться у врача.
- Грустить!
На 19-ой неделе вам может казаться, что до родов еще слишком далеко. Это обманчивые ощущения. Время пролетит быстро. Наслаждайтесь своим особенным положением, своей свободой. Заботьтесь о своем теле и помните: малыш уже чувствует вашу любовь.
Содержание статьи
Продукты из статьи


Питание для повышения лактации Nutrima Лактамил
Скидка по программе лояльностипо программе лояльности-0%
Осталось: 9 шт.





